Rak vrata maternice
Svaka žena treba biti upućena u važnost redovitih ginekoloških pregleda, jer je rano otkrivanje bolesti prvi uvjet za potpuno izlječenje.
Za rak vrata maternice kažemo da je jedan od najpreventabilnijih vrsta raka u ljudskom tijelu, jer znamo koji su glavni čimbenici u njegovu nastanku i imamo učinkovite mjere sprječavanja. Primjenom tih mjera prevencije unapređujemo reproduktivno zdravlje žene i spašavamo brojne živote.
Razlozi zašto je rak vrata maternice jedan od najpreventabilnijih vrsta raka u ljudskom tijelu:
- Dostupni načini prevencije i rane detekcije premalignih promjena koje mogu dovesti do invazivnog raka kao i raka u početnoj fazi su jednostavni, pouzdani, učinkoviti, bezbolni i razmjerno jeftini
- Poznat je glavni uzročnik i način njegova nastanka
- Njegov razmjerno spori rast i širenje koje omogućava ranu detekciju
Dakle, informirajte se, cijepite se i odlazite redovito na ginekološke preglede.
Tri glavne mjere prevencije raka vrata maternice o kojima moramo voditi računa pri očuvanju zdravlja su:
- odgovarajuća edukacija, posebice mladih o prevenciji spolno prenosivih infekcija i odgovornom spolnom ponašanju
- cijepljenje protiv humanog papiloma virusa (HPV)
- odlazak na redovite ginekološke preglede s probirnim testiranjem pomoću Papa testa ili testa na HPV (probir, engl. screening).
Najbolje je kad se ove preventivne mjere provode sustavno, organizirano, trajno i istovremeno.
Edukacija i informiranje
Saznajte činjenice o raku vrata maternice i humanom papiloma virusu (HPV) koji je njegov glavni uzročnik. Naučite sve što možete, pitajte svog liječnika! Pomozite u širenju znanja, informirajte i druge osobe u svom životu.
Cijepljenje
Cijepljenje protiv HPV-a je značajno u zaštiti od raka vrata maternice i ostalih bolesti koje se povezuju s HPV-om. U Hrvatskoj je cijepljenje preporučeno i besplatno za sve osobe od 9 do 25 godina, a za starije od 25 godina prema medicinskoj indikaciji.
Preventivni ginekološki pregled
Odlazite redovito na ginekološki pregled s PAPA testom i testom na HPV. Obično se preporučuje provoditi od 21. godine života i važno ga je provoditi periodično prema preporukama ginekologa. Pregledom se otkrivaju promjene na stanicama i mogu se izliječiti prije nego postanu rak.
Epidemiološki podaci o raku vrata maternice u Hrvatskoj i svijetu
Pojavnost i smrtnost od raka vrata maternice u zemljama niskog i srednjeg stupnja razvoja su vrlo visoki, i ondje je rak vrata maternice drugi maligni uzrok smrti kod žena. Dobno standardizirana stopa incidencije u 2022. godini u Africi je bila 26,4, a u Latinskoj Americi 15,1 na 100.000 žena. U Europi je dobno standardizirana stopa incidencije u 2022. godini bila 10,6, a u Sjevernoj Americi 6,4 na 100.000 žena.
U Hrvatskoj posljednjih 10-ak godina bilježimo prosječno oko 300 oboljenja i oko 120 smrti od raka vrata maternice svake godine. Za razliku od većine drugih sijela raka, ovaj se javlja u nešto mlađoj dobi – prema podacima Registra za rak Hrvatskog zavoda za javno zdravstvo, u 2021. je trećina novooboljelih žena bila mlađa od 50 godina. Rak vrata maternice je treće sijelo raka žena u dobi od 30 do 39 godina (iza raka dojke i raka štitnjače). Prema najnovijim podacima Registra za rak za 2022. godinu, u Hrvatskoj je od ovog raka oboljela 261 žena. Prema podacima o smrtnosti, u 2023. godini od raka vrata maternice u Hrvatskoj je umrla 121 žena (stopa 6,1/100 000), od kojih je trećina bila mlađa od 60 godina.
Prema procjenama Europske komisije za 2022. godinu, u usporedbi dobno standardiziranih stopa s drugim zemljama članicama EU, Hrvatska se nalazi na 11. mjestu po incidenciji te 12. mjestu po smrtnosti od raka vrata maternice.
Unatoč tome što se oportunistički probir Papa testom u Hrvatskoj provodi od pedesetih godina prošlog stoljeća, u usporedbi s drugim zemljama zapadne i južne Europe Hrvatska ima i dalje nepovoljne trendove kretanja mortaliteta od raka vrata maternice i mortalitet još uvijek nije u padu.
U Hrvatskoj imamo jasan pad incidencije bolesti za koji očekujemo da će se nastaviti i u nadolazećem razdoblju. Silazni trend incidencije od raka vrata maternice bio je prisutan od 1970. do 1991. godine, nakon toga se zaustavlja, a od 2009. godine incidencija je u padu pad (godišnji postotni pad od 2,2 %). Najveća stopa incidencije raka vrata maternice je u dobi od 55.-64. godine, a premalignih lezija visokog stupnja (CIN III, carcinoma in situ) u dobi od 30.-39. godine. Incidencija premalignih lezija visokog stupnja je značajna i od njega obolijeva više od 2 000 žena godišnje.
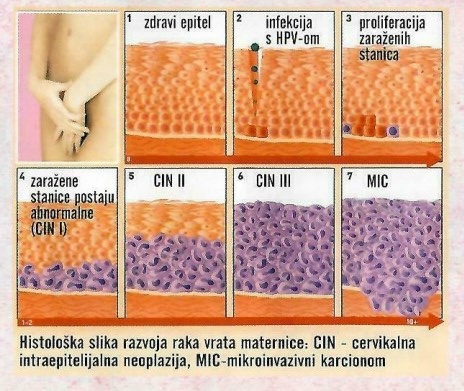
Danas sa sigurnošću znamo da je jedan od glavnih uzročnika u nastanka raka vrata maternice dugotrajna kronična (neliječena) upala rodnice i vrata maternice prouzročena HPV-om koji se prenosi spolnim putem. Poznato je više od 200 tipova HPV-a, a njih 15-ak mogu uzrokovati rak vrata maternice, dakle imaju onkogeni potencijal. U našoj sredini najčešći i najopasniji su tipovi 16 i 18 i nazivamo ih virusima visokog rizika, dok primjerice HPV tipovi 6 i 11 imaju mali onkogeni potencijal, ali uzrokuju nastanak neugodnih šiljastih bradavica (condylomata acuminata) na ženskom i muškom spolnom organima.
Infekcija HPV-om je vrlo česta u populaciji. U većini slučajeva, virus će se sam povući iz organizma, obično unutar dvije godine od nastanka infekcije, no dio infekcija prelazi u kroničnu infekciju i može uzrokovati maligne promjene na stanicama koje, ovisno o visini zahvaćenosti slojeva stanica u sluznici mogu biti promjene niskog stupnja (CIN1/LSIL) i promjene visokog stupnja (CIN2/3/HSIL/Ca in situ). Za sve vrste premalignih promjena vrata maternice je zajedničko da maligne stanice ne prelaze tzv.bazalnu membranu sluznice, što znači da se nisu proširile izvan sluznice i tada je liječenje uspješnije i u visokom postotku je moguće izliječenje. Mikroinvaziovni i invazivni karcinom znači da su se stanice proširile izvan bazalne membrane sluznice i liječenje je tada teže. Za nepovoljni ishod kronične HPV infekcije potrebno je da se dogode i drugi rizični čimbenici od kojih je najznačajniji pad prirodne otpornosti organizma.
Više o infekciji HPV-om možete pročitati ovdje.
Više o liječenju raka vrata maternice i trudnoći u slučaju dijagnoze i liječenja premalignih promjena možete pročitati ovdje.
Papa test je citološka analiza obriska rodnice i vrata maternice uzetog prigodom ginekološkog pregleda
Ovim testom otkrivamo predstadije raka vrata maternice.
Otkrivanje raka vrata maternice moguće je mikroskopskom citološkom pretragom (analizom stanica koje se uzimaju tijekom ginekološkog pregleda i razmazuju na stakalcu).Tim je otkrićem (1924. g.) G. N. Papanicolau, podrijetlom Grk, spasio milijune života žena diljem svijeta, čime je zadužio čovječanstvo, a analiza je, po njemu, popularno nazvana Papa test. Citološkom analizom rak se može otkriti u početnom, asimptomatskom stadiju ili predstadijima (CIN 1, CIN 2/3, carcinoma in situ) koji ginekolog ne može vidjeti golim okom. Istodobno se u Papa-testu mogu prepoznati određeni uzročnici spolno prenosivih bolesti (uzročnici ili karakteristične promjene koje uzrokuju na stanicama), kojih je liječenje također sastavni dio sprječavanja razvoja raka vrata maternice.
Ova se bolest u prošlosti često otkrivala u uznapredovalom i neizlječivom stadiju, sve dok u svijetu 40-ih godina prošloga stoljeća nije uvedena citodijagnostika, metoda detekcije koja je omogućila smanjenje pobola i smrtnosti žena uz očuvanje kvalitete života.
Test na HPV je mikrobiološko testiranje na HPV iz brisa rodnice i vrata maternice koji se uzima za vrijeme ginekološkog pregleda. Test na HPV može otkriti koji je tip virusa prisutan ili koja skupina virusa (tipovi niskog ili visokog rizika za razvoj raka). Test na HPV koristi se u sklopu dijagnostike infekcije HPV-om u slučaju sumnje na HPV infekciju ili simptome infekcije, u sklopu protokola postupaka u slučaju nalaza abnormalnih stanica na Papa testu u programima probira na rak odnosno ranu detekciju premalignih i malignih promjena, a u programima probira preporuča koristiti i kao primarni test probira za žene starije od 30 godina, jer se može produžiti vremenski interval između dva testiranja na 5 godina u slučaju negativnog nalaza.
Zbog detekcije infekcije HPV-om i abnormalnih stanica na vratu maternice odnosno ranog otkrivanja predstadija raka i početnog raka vrata maternice te upala i uzročnika spolno prenosivih bolesti koji se dovode u vezu s njegovim nastankom.
Infekcija HPV-om je česta, a HPV je glavni uzročnik raka vrata maternice. Iako većina žena zaraženih HPV-om ne razvije rak, redoviti ginekološki pregledi s probirnim testiranjem mogu otkriti promjene na stanicama ili tipove HPV-a visokog rizika koji mogu uzrokovati rak. Mjesto na vratu maternice na kojem se razvija rak je dostupno pregledu, postupak uzimanja uzorka za testiranje je jednostavan, brz i bezbolan, a promjene koje se otkriju, ako su u predstadiji raka ili rak u početnoj fazi mogu se uspješno i jednostavno izliječiti.
O Papa testu, koliko česti i zašto ga raditi i koje je značenje rezultata testa možete pročitati ovdje.
Papa test se obično preporučuje provoditi od 21. godine života i važno ga je redovito i periodično provoditi, bez obzira na simptome, prema preporukama ginekologa. Učestalost daljnjih pregleda ovisi o citološkom nalazu, dobi i zdravstvenom stanju žene.
Za žene starije od 30 godina kao test probira na rak preporučuje se i test na HPV koji može otkriti visokorizične tipove HPV-a koji, mogu uzrokovati premaligne promjene visokog stupnja, a ako se ne liječe mogu uzrokovati rak.
Žena treba ići kod ginekologa na preventivne preglede i Papa-test onoliko često koliko joj je to preporuči liječnik s obzirom na zdravstveno stanje i ginekološke nalaze, što za mladu ženu do 24 godine može biti i jednom godišnje.
Što se tiče vremenskog intervala u slučaju da su prethodni testovi uredni (negativni), preventivne preglede i probirna testiranja preporučuje se provoditi svakih tri (za Papa test) do pet (za HPV test) godina.
Žene s drugim dodatnim rizicima poput prethodno liječenih premalignih promjena ili oslabljenim imunološkim sustavom (zbog bolesti ili određene terapije) trebaju razgovarati s izabranim ginekologom o mogućim potrebama češćih pregleda.
Redovno obavljajte ginekološke preglede s uzimanjem Papa testa i HPV testa – ne oduzimaju puno vremena i bezbolni su, a mogu spasiti život.
Više informacija o tome koliko često obavljati ginekološke preglede.
Prosječna životna dob žena u kojih nastaju maligne i premaligne bolesti vrata maternice danas je niža nego prije nekoliko desetljeća, zbog utjecaja čimbenika rizika za njihov razvoj. Najvažniji rizični čimbenici za nastanak raka vrata maternice su spolno prenosive infekcije s HPV-om visokog rizika (HPV s onkogenim potencijalom), rani početak spolnog života (prije 15. godine), učestalo mijenjanje spolnih partnera ili spolni odnosi sa partnerima koji učestalo mijenjanju partnerice, nezaštićeni spolni odnosi, pušenje cigareta kao i različite bolesti ili stanja koja dovode do slabosti imunološkog sustava žene.
U smanjenju pojavnosti i smrtnosti od raka vrata maternice razlikujemo primarnu i sekundarnu prevenciju.
Postupci primarne prevencije obuhvaćaju mjere zaštite od svih rizičnih čimbenika koji dovode do nastanka raka vrata maternice. Pritom na prvome mjestu podrazumijevamo zaštitu od glavnog uzročnika u nastanku raka vrata maternice – to su infekcije onkogenim tipovima HPV-a koje se prenose spolnim putem.
Stoga je potrebno znati da su odgovorno spolno ponašanje, posebice adolescenata, te primjerena zaštita tijekom spolnog odnosa (kondom ili prezervativ) važni u prevenciji toga zloćudnoga sijela bolesti. Za sprječavanje infekcije HPV-om dostupno je i cjepivo protiv HPV-a Kod nas je registrirano dvovalentno (tipovi 16 i 18) , četverovalentno (6, 11, 16, i 18) te devetvalentno cjepivo protiv HPV-a tip koje u svom sastavu ima podtipove 6,11,16,18, 31, 33, 45, 52 i 58).
Cjepivo protiv HPV-a namjenjeno je sprječavanju premalignih lezija i raka koji zahvaća vrat maternice (cerviks), stidnicu (vulvu), rodnicu (vaginu) kod ženskog spola i čmar (anus) kod oba spola i spolnih bradavica (Condyloma acuminata) kod oba spola, a pokazalo se da štiti i od drugih vrsta raka uzrokovanih HPV-om (rak grla te rak penisa).
Cjepivo je najučinkovitije ako se primijeni prije izlaganja infekciji HPV-om, odnosno prije početka seksualne aktivnosti. Cjepiva treba primijeniti intramuskularno u dvjema (u dobi od 9 do 15 godina) odnosno u trima (nakon 15. godine) odvojenim dozama.
Važno je istaknuti da žene cijepljene protiv HPV-a i dalje trebaju redovito dolaziti na ginekološke preglede na kojima će se raditi Papa-test i test na HPV i primjenjivati potrebna dijagnostička obrada za otkrivanje raka vrata maternice i drugih tumora ostalih sijela ženskoga spolnoga sustava (jajnik, trup maternice, stidnica i rodnica).
Cijepljenje protiv HPV-a se preporučuje svim adolescentima od 9 do 25 godina. Također se preporučuju kod pacijentica koje su liječene mikroinvazivnim kirurškim metodama od bolesti vrata maternice izazvanim HPV infekcijama te imunokompromitiranim pacijentima bilo zbog osnovne bolesti ili zbog moguće terapije koja oslabljuje imunološki sustav.
Sekundarna prevencija su rana detekcija premalignih promjena i raka vrata maternice koja se provodi ginekološkim pregledima.
Sekundarna prevencijom otkrivamo premaligne lezije i rak vrata maternice u ginekološkoj ordinaciji primjenom određenih dijagnostičkih metoda (Papa test, test na HPV) za otkrivanje premalignih i malignih promjena na stanicama sluznice vrata maternice i prije nego se razvio invazivni rak. Važno je da žene redovito dolaze na ginekološke preglede, jer će tada, ako se rak vrata maternice i pojavi, on biti otkriven u početnoj fazi bolesti, pa je tada i uspjeh s gotovo potpunim izlječenjem najčešće zajamčen. Na žalost, i danas značajan postotak žena, pogotovo u seoskim sredinama uopće ne odlazi ili neredovito odlazi na ginekološke preglede, posebice u dobi nakon zadnje menstruacije (menopauze).
Organizirani program probira i pozivanje žena na preventivne preglede je učinkovitije nego oportunistički probir. Stoga je važno da se i u Hrvatskoj počne provoditi nacionalni organizirani probir žena za rano otkrivanje raka vrata maternice u sklopu kojeg bi se pozivale žene u određenoj dobi (20-64) na ginekološke preglede prilikom kojih će se raditi Papa-test i/ ili test na HPV.
Prilikom određivanja nalaza Papa testa, kao i u svakom dijagnostičkom testu u medicini, moguće su pogreške (u obliku lažno pozitivnih i lažno negativnih nalaza) uslijed greške bilo kojeg člana tima (ginekolog, citoskriner, citolog i patolog), kao i zbog nesavršenosti metode.
Najčešći uzroci lažno negativnog citološkog nalaza mogu biti prečesto uzimanje uzoraka (u razmacima manjim od mjesec dana), netočno uzimanje i loše razmazivanje obriska, loša tehnička priprema te previd pri mikroskopskoj analizi, kao i stanja upale rodnice, nesuradljivosti pacijentice prilikom uzimanmja obriska za testiranje ili zbog nekih drugih tehničkih problema uzimanja citološkog ili HPV brisa odnosno kolposkopskog pregleda.
Smanjenje broja navedenih pogrešaka moguće je osiguranjem kvalitete rada koji uključuje i trajnu edukaciju ginekologa, citologa i patologa. A najvažniju ulogu imaju redoviti ginekološki pregledi, kada se mogući previdi mogu ispraviti u sljedećem pregledu, za što ima vremena, s obzirom na vrlo sporo napredovanje ove bolesti. Rak vrata maternice se razmjerno sporo razvija od početnih abnormalnih promjena na stanicama i mogu proći godine ili čak desetljeće prije nego se razvije invazivna bolest.
Ako se Papa-testom nađu abnormalne stanice odnosno posumnja se na premaligne ili maligne promjene na vratu maternice, ili rezultat HPV testa bude pozitivan na tipove visokog rizika, ili se klinički posumnja na malignu bolest, potrebno je učiniti kolposkopski pregled (kolposkop je uređaj kojim se, pod povećanjem od 20-50 puta, promatra vrat maternice odnosno stidnica, rodnica, anus, a kod muškaraca i penis) i postaviti kolposkopsku dijagnozu. Tijekom kolposkopskog pregleda određuje se potreba uzimanja ciljane biopsije s mjesta zahvaćenim promijenjenim stanicama za patohistološku analize sumnjivog tkiva (patohistološka obrada tkiva sumnjivog na premaligne ili maligne promjene), kada se postavlja konačna dijagnoza.
10 činjenica koje biste trebali znati o raku vrata maternice
U Hrvatskoj je rak vrata maternice treće najčešće sijelo raka žena u dobi od 30 do 39 godina (iza raka dojke i raka štitnjače), a trećina novooboljelih žena bila je mlađa od 50 godina. Premaligne promjene visokog stupnja (CIN2,3/HSIL/Ca in situ) su najčešće u žena od 30 do 39 godina, no dosta su česte i u žena u dobi od 25 do 29 godina.
.
Gledano u svjetskim razmjerima, rak vrata maternice četvrti je najčešći rak u žena te četvrti uzrok smrtnosti od raka u žena. U Europi je rak vrata maternice jedan je od najčešćih karcinoma kod mlađih žena – to je drugi najčešći uzrok smrtnosti od karcinoma kod žena u dobi od 15 do 45 godina.
U Hrvatskoj posljednjih 10-ak godina bilježimo prosječno oko 300 oboljenja i oko 120 smrti od raka vrata maternice svake godine. Prema procjenama Europske komisije Hrvatska se nalazi na 11. mjestu po oboljenju te 12. mjestu po smrtnosti od raka vrata maternice. Prema podacima o smrtnosti, u 2023. godini od raka vrata maternice u Hrvatskoj umrla je 121 žena od kojih je trećina bila mlaža od 60 godina.
Niti jedna vrsta raka nema tako čvrstu uzročno posljedičnu vezu s nekim danas znanim uzrokom kao što to imaju HPV i rak vrata maternice. Rak vrata maternice je najčešće vrsta raka uzrokovana HPV-om, a u čak 99,7% slučajeva karcinoma vrata maternice može se dokazati infekcija HPV-om.
Infekcija HPV-om se prenosi se tijekom spolnog odnosa i može se prenijeti izravnim intimnim dodirom s osobe na osobu (dodir koža na koži i koža na sluznicu), a ne samo tijekom spolnog odnosa.
Infekcija HPV-om je vrlo česta virusna infekcija među spolno aktivnim osobama, posebice mladima. Procjenjuje se da je oko 300 milijuna žena diljem svijeta inficirano je s HPV-om, a prema rezultatima epidemioloških istraživanja s HPV-om je zaraženo oko 60-80% spolno aktivnih žena i muškaraca. Za prevenciju spolno prenosivih bolesti i zaštitu spolnog i reproduktivnog zdravlja važna je edukacija i odgovorno spolno ponašanje.
U Hrvatskoj posljednjih 10-ak godina svake godine od raka vrata maternice oboli oko 300 žena, a umre oko 120 žena. U Hrvatskoj imamo jasan pad incidencije bolesti, no smrtnost je stabilna i nije u padu. Rezultati međunarodnog istraživanja CONCORD-3 pokazuju da je petogodišnje preživljenje od raka vrata maternice za žene dijagnosticirane u razdoblju 2010.-2014. 63 %, što Hrvatsku svrstava u donju trećinu zemalja Europske unije uključenih u istraživanje.
Ginekološki pregled i Papa test su jednostavni medicinski postupci kojim se može otkriti rak vrata maternice i abnormalne stanice u vratu maternice uključujući promjene na stanicama uzrokovane infekcijom HPV-om, a test na HPV može otkriti prisutnost infekcije HPV-om visokog rizika, glavnog uzročnika pojave abnormalnih stanica i raka. Rak se obično razvija godinama, čak i desetljećima nakon zaraze HPV-om, pa ima dovoljno vremena za otkrivanje predstadija raka i raka u početnoj fazi, kada je liječenje uspješnije.
Simptomi infekcije HPV-om mogu varirati, a mnogi nositelji nemaju vidljive znakove. Kod HPV tipova niskog rizika simptomi HPV zaraze uključuju spolne bradavice ili kondilome na genitalijama, anusu: nekancerozne izrasline boje mesa koje se pojave na spolovilu i oko njega. Tipovi HPV-a 6 i 11 uzrokuju oko 90% spolnih bradavica. Kod tipova HPV visokog rizika poput tipova 16, 18, 31 i 45, dugotrajna infekcija može kod dijela zaraženih osoba uzrokovati maligne promjene i rak na stanicama vrata maternice, stidnice, i rodnice kod žena, penisa kod muškaraca te anusa i grla kod oba spola. Rak vrata maternice je najčešća vrsta raka uzrokovana HPV-om. HPV tipovi 16 i 18 su zajedno odgovorni za 70% slučajeva raka vrata maternice. Budući da HPV infekcija obično nema znakova ili simptoma, većina zaraženih osoba toga nije ni svjesna. Većina infekcija HPV-om otkrije se tek s abnormalnim nalazima Papa testa ili testiranjem na HPV.
Gotovo svaki slučaj raka vrata maternice može se spriječiti cijepljenjem protiv HPV-a i preventivnim pregledima kod ginekologa. Iako su kondomi učinkovita sredstva zaštite protiv većine spolno prenosivih infekcija, ona ne nude potpunu zaštitu u slučaju HPV-a – glavnog uzročnika raka vrata maternice, zato što HPV može biti prisutan i na predjelima kože koji nisu zaštićeni. Danas je dostupno cijepivo koje može zaštiti od infekcije HPV-om i nastanka raka vrata maternice, kao i drugih vrsta raka uzrokovanih HPV-om. Također, vrat maternice je dostupan pregledu ginekologa i postoje učinkoviti testovi za otkrivanje predstadija raka i početnog raka vrata maternice kada su ishodi liječenja uspješniji i u visokom postotku je mogiuće izliječenje. Zato su cijepljenje protiv HPV-a i redoviti ginekološki pregledi važni.
Cjepivo protiv HPV-a dostupno je u Hrvatskoj od 2007. godine, a u Nacionalnom programu cijepljenja od 2016. godine. Cjepivo štiti od infekcije s devet tipova virusa HPV-a i sprječava premaligne lezije i rak koji zahvaća vrat maternice (cerviks), stidnicu (vulvu), rodnicu (vaginu) kod ženskog spola i čmar (anus) kod oba spola i spolnih bradavica (Condyloma acuminata) kod oba spola, te od drugih vrsta raka uzrokovanih HPV-om (rak grla te rak penisa). Tipovi 16 i 18 uzrokuju 70% karcinoma vrata maternice, a tipovi 6 i 11 uzrokuju oko 90% spolnih bradavica.
Sažetak
S obzirom na spoznaje o uzrocima i dostupnim metodama učinkovite zaštite, potrebno je primjenjivati par glavnih mjera zaštite kako bi sačuvali zdravlje, a time kvalitetu života. Rak vrata maternice je moguće spriječiti znanjem o rizicima i načinima zaštite, cijepljenjem protiv HPV-a, glavnog uzročnika raka vrata maternice i nakon toga redovitim odlascima na ginekološke preglede.
Nedostatak znanja o načinima zaštite, u kombinaciji s necijepljenje protiv HPV-a i neredovitim odlascima kod ginekologa povećavaju rizik za nastanak rak vrata maternice!
Više informacija o zaštiti od raka vrata maternice možete pronaći:
- na web stranici Neću rak
- u brošuri Što svaka žena treba znati o raku vrata maternice?
- u videu Što svaka žena treba znati o raku vrata maternice
- u videu Sedam najvažnijih činjenica o raku vrata maternice
- u videu O infekciji HPV-om
- u videu O cijepljenju i cijepljenju protiv HPV-a
- u brošuri Možemo li dana spriječiti rak?
- u brošuri Prevencija raka vrata maternice- što svaka žena mora znati
- letku Probir na rak vrata maternice
- letku Spriječimo rak vrata maternice
- letku Znate li svoj rizik za dobivanje raka vrata maternice
- u mobilnoj aplikaciji i web portalu Spolno zdravlje
- web portalu Volim zdravlje
AUTORI
prof. dr. sc. Damir Eljuga, dr. med., specijalist specijalist ginekologije i opstetricije
dr. med., prim. Tatjana Nemeth Blažić, dr. med., specijalist epidemiologije
RECENZIJA
doc. dr. sc. Dražan Butorac, dr. med., specijalist ginekologije i opstetricije, uže specijalnosti ginekološke onkologije