Rak debelog crijeva
U Hrvatskoj je rak debelog crijeva najčešći novo dijagnosticirani rak, a ujedno i drugi najčešći uzrok smrti od raka (iza raka pluća). Prema podacima Registra za rak Hrvatskog zavoda za javno zdravstvo, u Hrvatskoj je u 2022. godini rak debelog i završnog crijeva bio drugi najčešći oblik raka u žena (iza raka dojke) i treći u muškaraca (iza raka prostate i raka dušnika, bronha i pluća). Od ukupnog broja dijagnosticiranih slučajeva raka u Hrvatskoj na ovu zloćudnu bolest otpada 1
Rak debelog crijeva ili kolorektalni karcinom je jedan od najčešćih oblika zloćudnih oboljenja u svim razvijenim zemljama sa zabrinjavajućim trendom porasta učestalosti. Smatra se da će u razvijenim zemljama od raka debelog crijeva tijekom života oboljeti približno 4,6% muškaraca i 3,2% žena, a omjer incidencije i mortaliteta između muškaraca i žena iznosi 1,05:1.
Broj novootkrivenih slučajeva ovog sijela raka (novih dijagnoza raka) tijekom 2022. godine iznosio je 1612 kod žena i 2251 kod muškaraca.
Prema podacima baze umrlih HZJZ-a odnosno Državnog zavoda za statistiku u 2023. umrlo je 2019 osoba od raka debelog i završnog crijeva, što je malo smanjenje u odnosu na 2022. godinu (2056) i prethodnih nekoliko godina . Ovo smanjenje smrtnosti bi bilo značajnije kad bi se svi građani pridržavali preporuka za sprječavanje raka debelog crijeva te odazivali na preventivne preglede na golim okom nevidljivu krv u stolici u okviru Nacionalnog programa ranog otkrivanja raka debelog crijeva.
O velikom porastu novooboljelih i umrlih od raka debelog crijeva najbolje pokazuju podaci prikupljeni od postanka Hrvatske države do danas (Tablica 1.).
Tablica 1. Usporedni pokazatelji pojavnosti i smrtnosti od raka debelog i završnog crijeva od 1990. do 2022. godine
INCIDENCIJA (pojavnost)
| Godina | Oboljelih osoba | Stopa |
| 1990. | 1648 |
34,5/100.000 |
| 2008. | 3074
1819 muškaraca i 1255 žena, porast 87% |
69,3/100.000 |
| 2018. | 3629
2121 muškaraca i 1508 žena |
|
| 2019. | 2011 | |
| 2020. | 3396
2007 muškaraca i 1389 žena |
|
| 2021. | 3706
2174 muškaraca i 1532 žena |
|
| 2022. | 3863
2251 muškaraca i 1612 žena |
MORTALITET (smrtnost)
| Godina | Umrlih osoba | Stopa |
|
1990. |
1049 |
21,9/100.000 |
| 2009. | 1855
1052 muškaraca i 803 žena, porast 77% |
41,0/100.000 |
| 2018. | 2240 | |
| 2019. | 2095 | |
| 2020. | 2079 | |
| 2021. | 2116 | |
| 2022. | 2056 | |
| 2023. | 2019
1204 muškaraca 815 žena |
Upravo iz tih razloga pokrenut je Nacionalni program ranog otkrivanja raka debelog crijeva koji ima za cilj što ranije dijagnosticiranje. Cilj programa je smanjenje pojavnosti i smrtnosti od raka debelog crijeva. Programom je obuhvaćena ukupna populacija u dobi od 50 do 74 godine.
Prema prikupljenim podacima Registra za rak HZJZ-a i Nacionalnog programa za rano otkrivanje raka debelog crijeva može se zaključiti da se u hrvatskoj populaciji rak debelog crijeva ne otkriva dovoljno rano. Kod samo 18% bolesnika rak se otkrije u početnoj fazi, u 29% slučajeva rak se u trenutku dijagnoze već proširio u limfne čvorove, a u 17 % slučajeva dao je metastaze u udaljene organe. Nažalost, za 36% slučajeva nije zabilježen stadij proširenosti bolesti, što je rezultat još uvijek nedovoljne kvalitete prikupljanja podataka.
Dobra je vijest da se rak debelog crijeva u najvećoj mjeri može spriječiti, a ako se pojavi, rano otkrivanje omogućava uspješnije liječenjeStoga je važno upoznati se s čimbenicima rizika i načinima sprječavanja ovog zdravstvenog problema.
Anatomija i fiziologija debelog crijeva
Posljednji dio probavne cijevi pripada debelom crijevu smještenom u trbušnoj šupljini. U odraslog čovjeka ono je dugo od 1 do 1,5 metra. Debelo crijevo je šire u početnom desnom dijelu i postupno se suzuje od uzlaznog, poprečnog i silaznog dijela sve do završnog lijevog dijela (Slika 1.).
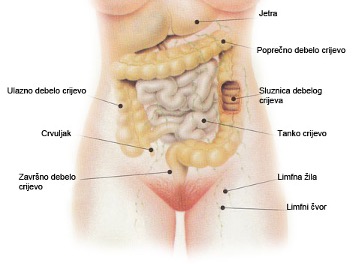
Osnovna uloga debelog crijeva je pohranjivanje sadržaja koji dolazi iz tankog crijeva te izbacivanje tog sadržaja s pomoću snažnih pokreta. Uz to debelo crijevo iz sadržaja uzima i u organizam vraća vodu i elektrolite te masne kiseline.
Kako u debelo crijevo dospijevaju različite tvari iz hrane, od kojih su neke štetne, moguća su oštećenja njegove sluznice. Sjedilački način života, prehrana bogata mastima i mesom te pretjerani unos alkohola usporavaju rad crijeva pa se štetni sadržaj u njima duže zadržava i oštećuje sluznicu koja se s vremenom sve teže obnavlja i štiti pa se razvijaju različite bolesti uključivo i tumore. Osim toga i nasljedni čimbenici mogu prouzročiti bolest debelog crijeva. Tako mogu nastati upalne i bakterijske bolesti, ali također i tumori debelog crijeva.
Tumore debelog crijeva dijelimo u dobroćudne i zloćudne. Najčešći su adenomi (polipi) i adenokarcinomi. Uklanjanje polipa i otkrivanje karcinoma u početnoj fazi rasta osnovna je svrha liječenja i sprječavanja razvoja karcinoma.
Važno je upozoriti pučanstvo na rane simptome i znakove tumora debelog crijeva kako bi ih prepoznali i pravodobno se javili liječniku.
Važno je zapamtiti da nastanak karcinoma debelog crijeva možemo spriječiti!
Polipi debelog crijeva i njihova povezanost s rakom debelog crijeva
Polipi ili adenomi su tkivne izrasline koje rastu iz sluznice debelog crijeva prema unutrašnjoj strani, odnosno šupljini debelog crijeva. Mogu biti mali, tek nešto iznad sluznice crijeva, veći ili veliki, s peteljkom ili bez nje, koji sužavaju crijevnu šupljinu, osobito u završnome dijelu, gdje je crijevo uže. Učestalost polipa je između 7% i 50%. Mogu se pojaviti u bilo kojoj životnoj dobi u oba spola, ali najčešće ih nalazimo u osoba starijih od 60 godina. Polipi su obično pojedinačni, ali ih može biti i više. Premda se mogu naći u svim dijelovima debelog crijeva, najčešće su smješteni u njegovu završnom dijelu.
Pojava polipa je povezana s rizikom pojave karcinoma debelog crijeva.
Polipi nastaju zbog poremećenog rasta stanica debelog crijeva. U nastanku polipa važni su nasljedni čimbenici i čimbenici okoliša.
Premda su polipi u osnovi benigni, smatramo ih premalignim promjenama jer iz njih može nastati karcinom debelog crijeva. Naime, polipi imaju različit stupanj displazije, odnosno poremećaja stanica s promijenjenom jezgrom, ubrzanim rastom, promijenjenim žlijezdama i smanjenim izlučivanjem sluzi. Te promjene mogu prouzročiti nastanak karcinoma.
Nasljedni čimbenici imaju veliko značenje u bolesnika s obiteljskom polipozom i nasljednim nepolipoznim karcinomom. Te su bolesti rijetkost, međutim, kada se potvrde, potrebno je pregledati članove obitelji kolonoskopom, uređajem za pregled crijeva, a potom valja obaviti i genetsko testiranje.
Epidemiološke analize pokazuju da čimbenici okoliša mogu uzrokovati stvaranje polipa. To se poglavito odnosi na prehranu; ako je hrana bogata mastima ili ako se ne uzima povrće i voće, odnosno vlaknate tvari, mogućnost nastanka karcinoma je veća. Masti iz hrane povećavaju stvaranje žučnih kiselina od kojih su neke kancerogene.
Prema građi polipe dijelimo na tubularne, vilotubularne i vilozne. Iz svih tipova polipa može nastati karcinom. Tubularni i vilotubularni polipi nose manji rizik nastanka karcinoma, ali što su veći, to je veći rizik. Kad su veliki oko 1 cm, ako se ne uklone, rizik nastanka karcinoma je 3% za 5 godina, 8% za 10 godina i 24% za 20 godina od postavljanja dijagnoze. Ako su to vilozni polipi, rizik nastanka karcinoma je veći, oko 35%. Što su veći, to je veći rizik nastanka karcinoma. Iako je opaženo da se neki polipi tijekom godina smanjuju, računa se da će iz polipa nastati karcinom prosječno za 7 godina od postavljanja dijagnoze.
Zato je polipe nužno ukloniti rano i ukloniti ih sve. Nastanak raka debelog i završnog crijeva može se u cijelosti spriječiti ranim otkrivanjem i uklanjanjem polipa.
Simptomi i dijagnoza polipa
Polipi su najčešće bez simptoma. Ipak, može se pojaviti krvarenje iz debelog crijeva. Ono je polagano, a rijetko obilno. Polagano, dugotrajno krvarenje može prouzročiti anemiju zbog gubitka željeza. Ako su polipi veliki, mogu izazvati bolove i grčeve u trbuhu.
Ako se nalaze u anusu, dakle na izlaznom dijelu crijeva, i ako imaju dugu peteljku, mogu stršati kroz vanjski otvor debelog crijeva. Veliki vilozni polipi katkada mogu izazvati i vodenast proljev.
Polipi završnog dijela debelog crijeva mogu se napipati prstom. Međutim, ključna pretraga je kolonoskopija, pregled cijelog debelog crijeva endoskopskim uređajem. Ovom pretragom se otkrivaju polipi ili druga oštećenja u bilo kojem dijelu crijeva. Ako nije moguće pregledati cijelo crijevo, može se učiniti rendgenski pregled – irigografija s dvostrukim kontrastom (Barijeva kaša s insuflacijom zraka).
Prednost kolonoskopskog pregleda je u tome što uz pregled sluznice pod kontrolom oka, istodobno možemo posebnim kliještima uzeti uzorke tkiva za histološku analizu ako postoji sumnja na karcinom.
Liječenje polipa
Ako se nađu polipi, nakon pripreme bolesnika, odnosno čišćenja crijeva, u cijelosti ih uklanjamo posebnim omčama. Metoda se naziva endoskopska polipektomija, jednostavna je i bezbolna, a bolesnici je dobro podnose. Nakon uklanjanja, polipe treba histološki pregledati.
Ako mikroskopski pregled polipa ne pokazuje zloćudne promjene, bolesnika moramo dalje pratiti jer se novi polipi mogu ponovno stvoriti u oko 10% bolesnika.
Stoga se preporučuje:
- kontrolna kolonoskopija dva puta na godinu nakon uklanjanja polipa,
- ako su nalazi uredni i nema novih polipa, sljedeće preglede cijeloga crijeva treba obaviti svakih 3 do 5 godina.
Ako se polip ne može ukloniti omčom za polipektomiju, jer je prevelik, ili ako se potvrde zloćudne stanice u polipu koje prodiru u njegove dublje slojeve, polip i pripadajući dio crijeva moraju se kirurški ukloniti.
Čimbenici rizika za rak debelog crijeva
Rizik od razvoja raka debelog crijeva znatno raste nakon 40. godine života, a 90% svih karcinoma otkrije se u osoba starijih od 50 godina. Svaka osoba starija od 50 godina nosi 5% rizika da će do 74. godine razviti rak debelog crijeva, odnosno 2,5% rizika da će umrijeti od raka debelog crijeva.
Kao što je na početku istaknuto, rak debelog crijeva u Hrvatskoj je u ogromnom i stalnom porastu. U oko 5% bolesnika nalazi se više od jednog karcinoma. Takve karcinome nazivamo sinkronim karcinomima. Nastanak karcinoma debelog crijeva povezuje se, kao i nastanak polipa, s prehranom koja sadrži velike količine životinjskih masti i mesa. Masti uzrokuju pojačano izlučivanje žučnih kiselina koje se u prisutnosti crijevnih bakterija razgrađuju. Razgradni produkti mogu biti kancerogeni.
Moguća je i genetska sklonost nastanka karcinoma debelog crijeva kad se pojavljuje u više generacija jedne obitelji, i to obično u dobi prije 40. godine, najčešće u desnom dijelu debelog crijeva. (Tablica 1.)
Tablica 1. Rizični čimbenici za nastanak karcinoma debelog crijeva
| GENETSKI ČIMBENICI | Obiteljska polipoza Gardnerov i Turcotov sindrom Peutz-Jeghersov sindrom Juvenilna polipoza |
| OBITELJSKI ČIMBENICI | Sindrom obiteljskog kolorektalnog karcinoma, sindrom hereditarne adenokarcinomatoze Podatak o karcinomu u obitelji |
| DRUGE PRETHODNE BOLESTI | Ulcerozni kolitis, Chronova bolest, zračenje male zdjelice, polipi debelog crijeva |
| DOB IZNAD 40 GODINA |
Međutim, 95% svih karcinoma debelog crijeva nastaje od polipa. Ovdje su bitne promjene gena koje pridonose tome da se iz normalne sluznice debelog crijeva pojačano umnažaju stanice s razvojem polipa, prvo malih a zatim velikih, koji daljnjom promjenom gena mogu prijeći u karcinom. Nepravilna prehrana, kako je prije navedeno, potiče ove promjene.
Zaštitni čimbenici
Prehrana koja sadrži mnogo vlakana – povrće, voće i sl, ne izaziva izlučivanje žučnih kiselina, veća je masa stolice, a pokreti crijeva su brži zbog čega se moguće kancerogene tvari razrjeđuju, njihov dodir sa sluznicom crijeva je kraći i brža je eliminacija sadržaja iz crijeva. Zaštitno mogu djelovati vitamini A, C, E, te kalcij i selen u hrani. Prema rezultatima 18 kliničkih studija vitamin D smanjuje rizik od raka debelog crijeva za čak 33%.
Simptomi raka debelog crijeva
Karcinomi debelog crijeva rastu polako i nakon dužeg vremena, kada su dovoljno veliki, izazivaju simptome. Simptomi karcinoma debelog crijeva ovise o mjestu nastanka karcinoma i njegovoj veličini.
Kako je desni, početni dio debelog crijeva širi, a sadržaj u crijevu vodenast, simptomi bolesti nastaju kasnije. Kada je karcinom velik, katkada se može napipati preko trbušne stjenke. Karcinom može krvariti, a krvarenje je obično polagano. Ponekad jedini znak bolesti može biti anemija zbog gubitka željeza krvarenjem i opća slabost.
Lijevi dio debelog crijeva je uži, sadržaj u crijevu je gušći, a karcinom je obično cirkularan. To je razlog zastoja stolice zbog otežanog prolaza kroz suženi dio crijeva. Međutim, može se pojaviti i učestalo pražnjenje crijeva sve do proljeva. Zbog suženja crijeva na mjestu nastanka karcinoma i otežanog prolaza stolice, mogu se pojaviti bolni grčevi, kolike, a stolica može biti pomiješana s krvlju.
Ako je karcinom smješten na izlaznom dijelu debelog crijeva, krvarenje iz debelog crijeva, koje se pojavljuje zajedno sa stolicom, najčešći je znak bolesti. Pojavljuju se i lažni porivi za pražnjenje ili osjećaj da se crijevo nije posve ispraznilo. Ako su prisutni hemoroidi s krvarenjem, uvijek treba pregledati i završni dio debelog crijeva kako bismo bili sigurni da se ne radi i o karcinomu, pogotovo u starijih ljudi.
Širenje na okolne i udaljene organe. Karcinom se može proširiti u okolne organe ili putem krvi na udaljena mjesta. Tako širenje prema mokraćnom mjehuru može izazvati njegovu upalu, a može se proširiti i prema želucu ako je smješten u poprečnom dijelu debelog crijeva, ili prema tankom crijevu.
Ako karcinom zahvati potrbušnicu, može nastati ascites, odnosno nakupljanje tekućine u trbušnoj šupljini. Najčešće udaljeno širenje karcinoma je u jetru i pluća. U početku nema simptoma i znakova bolesti organa zahvaćenih metastazama, ali poslije se pojavljuje bol pod desnim rebrenim lukom i žutica.
Dijagnoza raka debelog crijeva
Jednostavna i jeftina metoda za otkrivanja karcinoma debelog crijeva, ali i većih polipa koji polagano krvare jest test na skriveno, nevidljivo krvarenje. Upravo zbog svoje jednostavnosti i cijene te brze primjene na velikom broju ljudi, danas služi kao metoda ranog otkrivanja u Nacionalnom programu za rano otkrivanje raka debelog crijeva.
Test je jednostavan, lako se izvodi, a pozitivan je u 50% do 90% bolesnika, ovisno o mjestu karcinoma i kvaliteti testa. Malu količinu stolice bolesnik stavi u tvornički pripremljeni test, a rezultat očita liječnik. Najčešće se rabi Hemoccult II. Ako se testiranje izvodi tri dana, osjetljivost testa, odnosno vjerojatnost da će biti pozitivan, je veća. Zbog veće točnosti, tri dana prije izvođenja testa preporučuje se uzimanje hrane s vlaknatim tvarima, a zabranjuje se meso i uzimanje vitamina C. Ako je test pozitivan, potrebne su daljnje pretrage.
Postoje i drugi testovi, primjerice HemeSelect, HemoccultSENSA, HemoQuant. Kod HemeSelect i HemoQuant testova nije potrebno prethodno izbjegavati meso, vitamina C i druge tvari.
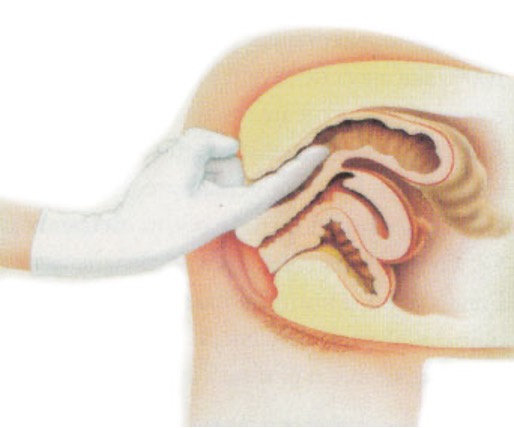
Ako liječnik posumnja na karcinom, potreban je pregled završnog dijela debelog crijeva prstom, dakle digitorektalni pregled. Taj pregled, uz test na nevidljivo krvarenje, izvodi liječnik opće prakse. Pregledom se mogu otkriti hemoroidi i napipati karcinom ako je nisko postavljen. (Slika 2.)
Premda se oko 60% karcinoma debelog crijeva nalazi u njegovu završnom lijevom dijelu, potrebno je kolonoskopom pregledati cijelo crijevo. (Slike 3. i 4.)
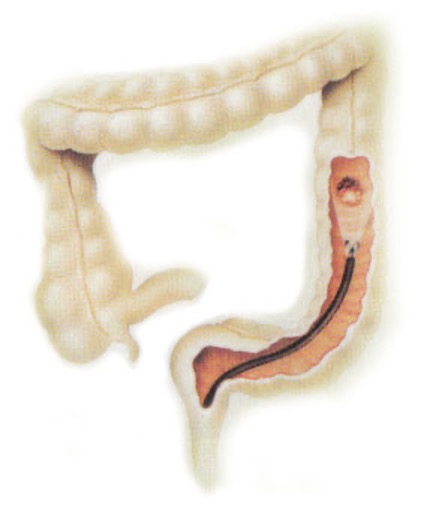
Kolonoskopski pregled je metoda izbora jer se u gotovo 100% slučajeva otkrivaju i male promjene u debelom crijevu, a moguće je uzimanje biopsija i uklanjanje polipa. Ako kolonoskopom nije moguće pregledati cijelo crijevo, tada je potreban rendgenski pregled crijeva. Ultrazvučni pregled može otkriti metastaze u jetri (Slika 5.), a rendgenska slikaa pluća otkriva metastaze u plućima. Pregled trbuha kompjutoriziranom tomografijom (CT) daje dodatne informacije, kao što su povećanje limfnih čvorova, širenje u okolne i udaljene organe.
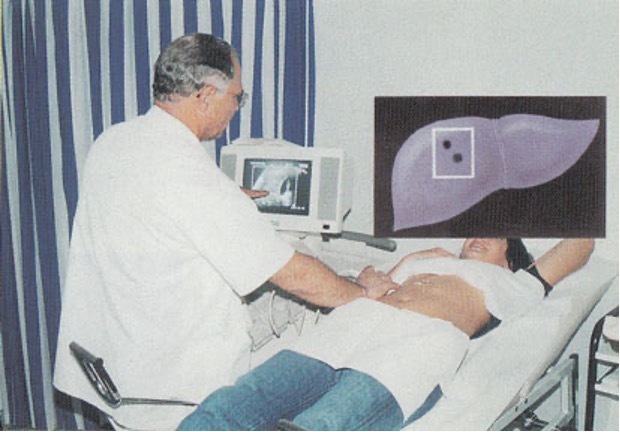
Krvne pretrage su u početku obično uredne. Najčešći nalaz je anemija zbog pomanjkanja željeza. Poslije, ako se karcinom proširi u jetru, poremećeni su jetreni testovi. Karcinoembrionalni antigen (CEA), pokazatelj pristunosti karcinoma debelog crijeva, povišen je u većine bolesnika, ali ne u svih. Obično se nalazi u oko 70% bolesnika s karcinomom debelog crijeva. Ima veliko značenje u praćenju uspjeha kirurškog uklanjanja karcinoma i mogućeg nastanka novog karcinoma.
Prognoza bolesnika s karcinomom debelog crijeva
Prognoza bolesnika s karcinomom ovisi o stupnju širenja karcinoma (Slika 6.). Postoji više klasifikacija i načina stupnjevanja bolesti, a to su TNM klasifikacija ( T=veličina primarnog tumora; N= broj limfnih čvorova zahvaćenim tumorom i M= prisutnost ili odsutnost udaljene metastaze), klasifikacija po Dukes-u te MAC klasifikacija (modificirana Astler Coller klasifikacija). Najčešće se stupanj širenja ocjenjuje po Dukesu.
Nacionalni program za rano otkrivanje raka debelog crijeva
Organizirani program probira raka i prezloćudnih tvorbi debelog i završnog crijeva provodi se testiranjem stolice na okom nevidljivo krvarenje svake dvije godine, a namijenjen je osobama oba spola koje nemaju znakova bolesti crijeva ili već ranije ustanovljen rak debelog crijeva, odnosno koji slijede upute gastroenterologa, dobi 50-75 god. Više o Nacionalnom programu ranog otkrivanja raka debelog crijeva pročitajte ovdje.
Više o raku debelog crijeva možete pročitati ovdje.
